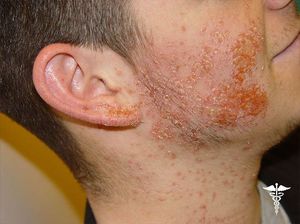
 Пиодермия у взрослых и детей выражается распространением гнойничковых высыпаний на коже, появляющихся вследствие экзогенного действия гноеродной инфекции через травмированные участки кожного покрова. Помимо этого, пиодермит может появиться на фоне наличия на коже у каждого человека различных условно-патогенных микроорганизмов и бактерий.
Пиодермия у взрослых и детей выражается распространением гнойничковых высыпаний на коже, появляющихся вследствие экзогенного действия гноеродной инфекции через травмированные участки кожного покрова. Помимо этого, пиодермит может появиться на фоне наличия на коже у каждого человека различных условно-патогенных микроорганизмов и бактерий.
Причины возникновения инфекции
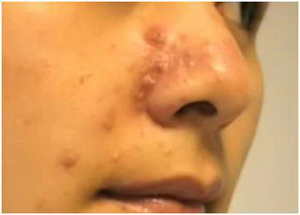
На покровах кожи любого человека находятся возбудители пиодермии (стрептококк, стафилококк и т. д. ). Во время нормального состояния иммунитета от этих бактерий большого вреда нет. Но при снижении общего и местного иммунитета вследствие неблагоприятных факторов, патогенные микроорганизмы активируются, поражая эпидермис.
Помимо этого, есть предрасполагающие факторы появления заболевания:
 продолжительный прием кортикостероидов;
продолжительный прием кортикостероидов;- нарушение целостности кожных покровов;
- повышенная кислотность кожи;
- вирулентность микроорганизмов;
- хронические болезни;
- гиповитаминозы;
- нарушения работы ЦНС;
- нарушение состава сального секрета;
- нарушения эндокринного обмена;
- диабет;
- несоблюдение гигиены;
- дистрофия;
- избыточный вес;
- нарушение циркуляции крови;
- применение цитостатиков;
- гормональные нарушения.
Классификация заболевания
Клинические симптомы будут зависеть от типа и причины заболевания. Пиодермит классифицируют на три группы:
- Стрептококковая пиодермия — это поверхностная разновидность формы стрептококковой пиодермии, которая провоцирует появление импетиго и лишая на лице. При глубокой форме патологии стрептококк может вызвать появление рожистого воспаления и эктимы.
- Стафилококковая форма — выражается заражением поверхностных слоев кожи. К ее основным видам относятся фолликулиты, остиофолликулиты, викоз вульгарный и импетиго. Помимо этого, к стафилококковой форме относятся такие болезни, как гидраденит, фурункулез, абсцесс, карбункул.
- Смешанная форма — провоцирует появление эктимы и стрептостафилококкового импетиго. Во время хронического прохождения возможны шанкриформная, язвенная и вегетативная пиодермия. При поражении ног бактериями часто появляется гангренозная пиодермия.
Каждая из групп включает в себя 2 подгруппы, определяющиеся по степени глубины поражения кожи (глубокая и поверхностная).
Признаки и симптомы пиодермита
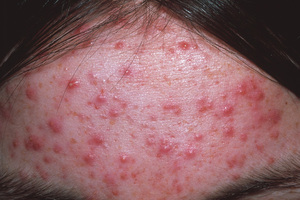 При первых признаках болезни многие пациенты в первую очередь спрашивают у врача, заразна ли инфекция? Довольно часто заболевание передается при контакте здорового и зараженного человека. Нужно сказать, что почти 60% всех людей — скрытые носители инфекции в носоглотке.
При первых признаках болезни многие пациенты в первую очередь спрашивают у врача, заразна ли инфекция? Довольно часто заболевание передается при контакте здорового и зараженного человека. Нужно сказать, что почти 60% всех людей — скрытые носители инфекции в носоглотке.
Чаще всего они являются источниками распространения бактерий. Нет никакой гарантии того, что во время проведения лечения, носитель избавится от пиококков, поскольку они устойчивы к разным видам антибиотикотерапии.
Даже во время отсутствия открытых повреждений на кожном покрове болезнетворные микроорганизмы могут в организм проникнуть через устье луковиц на волосистой части головы. В данном случае гнойно-экссудативная инфекция может проходить с явными сбоями циркуляции крови, отеком ткани на участке заражения и появлением гнойного экссудата вследствие процессов иммунного и микробного распада.
Стафилококковая форма заболевания выражается появлением в самом начале небольшого гнойничкового узла и симптом «ошпаренной кожи». У этих патологий микробы растворяются диффузно и выражаются поверхностными пузырчатками.
Симптомы и классификация пиодермий будут зависеть от вида микробов, которые вызвали заболевание.
- Фурункул. Самая распространенная форма пиодермии, которая сопровождается фолликулярным поражением с гнойным содержимым. Фолликулярный узел иногда увеличивается до размеров перепелиного яйца с появлением в центре гнойно-некротического стержня. В последующем фурункул вскрывается, а когда рана заживает на этом месте появляется рубцовая ткань.
- Сикоз — это рецидивирующий хронический гнойный процесс воспаления лица и волосистой части головы. Его развитие зависит с высокой активностью половых желез, нейроэндокринным нарушением и аллергической реакцией у пациента. Выражается небольшими гнойничковыми высыпаниями, которые со временем увеличиваются. В дальнейшем образуются инфильтраты с появлением корочек. Симптомы болезни протекают довольно длительно и зачастую сопровождаются рецидивами.
- Карбункул. Выражается значительным охватом инфицирования, в отличие от фурункула. Сопровождается глубокими флегмонами, способными достигнуть фасций, а также мышечных тканей и подкожной клетчатки. Процесс изначально аналогичен фурункулу, но в дальнейшем образуется отечность с выделениями из кожного покрова гнойного содержимого и проявлением глубоких язв. Симптомы этого заболевания протекают с общей интоксикацией организма, мучительной головной болью и выраженной гипертермией.
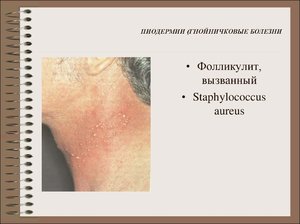 Фолликулит. Выражается глубоким процессом воспаления волосяных фолликул. Причем образуется розовая припухлость с гнойничками, в середине которых находится волос. В последующем болезнь может пройти сама либо трансформироваться в рубцовую язву.
Фолликулит. Выражается глубоким процессом воспаления волосяных фолликул. Причем образуется розовая припухлость с гнойничками, в середине которых находится волос. В последующем болезнь может пройти сама либо трансформироваться в рубцовую язву.- Стафилодермия новорожденных. Заболевание этой формы появляется только у новорожденных, среди взрослых никогда не встречается. Недуг выражается проявлением гнойной инфекции на коже. Вначале образуются пустулы, которые могут сливаться воедино и заражать глубокие слои дермы. Чаще всего болезнь отмечается у ослабленных детей.
- Гидраденит. Процесс воспаления потовых желез, возникающий в подмышечных впадинах, районе половых органов, перианальной зоне и паху. При этом образуется болезненный гнойный узел, который вскрывается самостоятельно. Болезнь похожа на фурункулез, однако при гидрадените нет в центре опухолевидного образования гнойного стержня.
- Множественные абсцессы кожи. Признаки болезни появляются во время недостаточного ухода за малышом. При этом на спине, шее и в области ягодиц образуются узелки размером с маленькую горошину. В последующем они могут в размерах увеличиваться и переходить в абсцесс с выделением гноя.
- Остиопорит. Это процесс воспаления у новорожденных выводного потового протока. Как правило, он появляется в подмышечной и паховой областях, а также на голове. Отмечается появление небольшой гнойничковой сыпи с образованием корочки. Провоцирующим фактором чаще всего является повышенное потоотделение вследствие перегрева ребенка.
- Стафилококковый симптом «ошпаренной кожи». Это довольно серьезная форма заболевания, которая сопровождается появлением на коже больших волдырей, напоминающих ожог. Болезнь выражается гиперемией ануса, рта и пупочной области. Волдыри после вскрытия начинают переходить в мокнущие экземы. При этой форме болезни отмечается общая интоксикация организма и лихорадочное состояние.
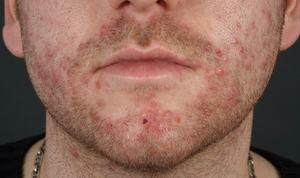 Эпидемический пемфигоид. Эта патология характеризуется повышенной контагиозностью и образованием в наружных слоях эпидермиса небольших волдырей тут же после появления ребенка на свет. Пузырьки имеют способность увеличиваться и самостоятельно вскрываться с дальнейшим появлением эрозии, которая довольно быстро заживает. Вероятны рецидивы.
Эпидемический пемфигоид. Эта патология характеризуется повышенной контагиозностью и образованием в наружных слоях эпидермиса небольших волдырей тут же после появления ребенка на свет. Пузырьки имеют способность увеличиваться и самостоятельно вскрываться с дальнейшим появлением эрозии, которая довольно быстро заживает. Вероятны рецидивы.- Опрелость. Чаще всего большие эрозивные новообразования с рваными границами появляются в складках кожи у пациентов с избыточным весом. Эрозии могут со временем увеличиваться в размерах с учетом продвижения к периферии.
- Импетиго. Эта болезнь является довольно распространенной. Симптомы появляются внезапно с образования фликтен (просовидных, водянистых пузырьков), которые в дальнейшем переходят в корочки желтого цвета и сильно чешутся. Во время слияния стафилококковой инфекции и корочек последние могут быть зеленого цвета. Чаще всего поражается голова и область лица. Необходимо сказать, что к импетиго относится появление пеленочного дерматита у детей. В этом случае процесс воспаления кожного покрова вызван раздражающим действием мочи и потовых желез.
- Эктима. Этот вид заболевания выражается глубокими некротическими изменениями в слоях дермы. При покраснении кожи образуется пузырь, который по размеру напоминает горошину. Пузырь со временем образует корочку. Во время ее удаления можно наблюдать глубокое язвенное образование. Чаще всего эктима образуется в области ягодиц и ног.
- Хроническая диффузная стрептодермия. Провоцирует болезнь стрептококк. Большие очаги поражения, как правило, образуются в области голени. На гиперемированных участках кожного покрова образуются фликтены, которые способны быстро покрываться гнойными и кровянистыми корочками. Во время ее снятия появляется мокнущая поверхность. Немаловажное значение во время развития болезни имеет состояние венозного тока нижних конечностей. Эту форму пиодермий довольно сложно вылечить.
Как лечить у взрослых
Лечение пиодермии у взрослых производится только под наблюдением квалифицированного врача. Чаще всего он прописывает лекарственные средства для внутреннего и наружного использования, включая восстановление иммунной системы. Непременно нужно соблюдать специальную низкоуглеводную диету. Для лечения разных форм пиодермии применяются такие медикаментозные средства:
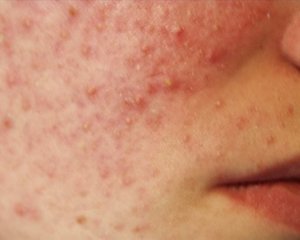 рекомендуется провести антибиотикотерапию с применением Пенициллина, полусинтетических макролитов, цефалоспоринов последнего поколения, аминогликозидов, Тетрациклина;
рекомендуется провести антибиотикотерапию с применением Пенициллина, полусинтетических макролитов, цефалоспоринов последнего поколения, аминогликозидов, Тетрациклина;- во время тяжелого развития болезни применяются глюкокортикостероидные средства (Метипред, Гидрокортизон и т. д. );
- прописываются цитостатики (Метотрексата);
- рекомендуется прием ангиопротекторов (Трентала, Актовегина);
- назначается использование гепатопротекторов (Силибор, Эссенциале форте).
Помимо этого, с учетом того, какое количество времени продолжается авитаминоз, прописывается курс витаминотерапии.
Лекарственные средства для местного лечения
В качестве антисептики эрозивных образований нужно применять мази с бактерицидным действием. Чаще всего во время лечения пиодермии применяются такие мази:
- левомеколь;
- салицилово-цинковая паста или цинковая мазь;
- линкомицин;
- тетрациклин;
- гиоксизон;
- эритромицин.
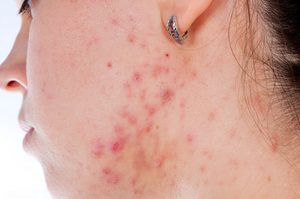 Кроме того, есть специальные лекарственные средства для комплексной терапии, которые оказывают противогрибковое, антивоспалительное и противобактериальное воздействие. Самыми популярными являются Тридерм и Тимоген.
Кроме того, есть специальные лекарственные средства для комплексной терапии, которые оказывают противогрибковое, антивоспалительное и противобактериальное воздействие. Самыми популярными являются Тридерм и Тимоген.
Если пиодермит начинает сопровождаться образованием язв, то после удаления струпа очаги воспаления необходимо промыть асептиками (Фурацилином, Танином, Хлоргексидином, Диоксидином, и борной кислотой).
При гидраденитах, фурункулах, карбункулах на область поражения можно накладывать стерильную повязку с Димексидом, Ихтиолом, Трипсином и Томицидом. Помимо этого, на пораженные участки тела не редко накладывается повязка с Химотрипсином.
Профилактика появления пиодермий
Чтобы не допустить появления пиодермии, нужно соблюдать определенные профилактические мероприятия, к ним относятся:
- Вовремя лечить хронические болезни (варикоз ног, диабет и т. д. ).
- Соблюдать личную гигиену.
- Соблюдать график медицинских осмотров.
- Непременная обработка поверхности ран, тем более в области ног.
- Соблюдать санитарный режим на предприятиях.
Чаще всего лечение пиодермии в средней и легкой стадии тяжести производится в домашних условиях. Но все-таки появившиеся признаки заболевания нуждаются в обязательном обращении к врачу, который разработает соответствующую схему лечения. В основе терапии в домашних условиях находится соблюдение режима гигиены, своевременная обработка ран и прием назначенных лекарственных средств. Четкое соблюдение назначаемых доз лекарств, регулярное обследование и консультирование у специалистов смогут помочь даже при очень тяжелых процессах.
Originally posted 2018-01-31 08:09:10.