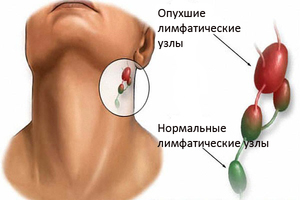
 Воспаление лимфоузлов называется лимфаденитом. В основном это заболевание протекает самостоятельно, представляя собой осложнения воспалительного процесса иной локализации. В отдельных случаях лимфаденит может возникать первично. Весьма распространенным является лимфаденопатия шейных лимфоузлов (лимфопатия или лимфоаденоматоз).
Воспаление лимфоузлов называется лимфаденитом. В основном это заболевание протекает самостоятельно, представляя собой осложнения воспалительного процесса иной локализации. В отдельных случаях лимфаденит может возникать первично. Весьма распространенным является лимфаденопатия шейных лимфоузлов (лимфопатия или лимфоаденоматоз).
Общее описание лимфоузлов
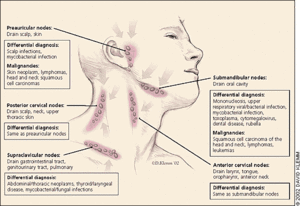
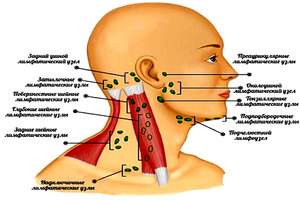
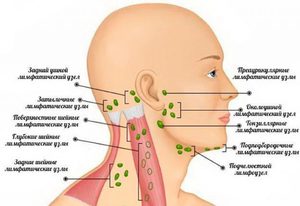
Периферические лимфатические узлы считаются частью иммунной системы каждого человека. В области шеи располагается сразу несколько групп лимфоузлов:
- Подчелюстные.
- Подбородочные.
- Переднешейные.
- Заднешейные.
- Затылочные.
- Передние и задние ушные.
Лимфоузлы некоторых групп могут формироваться даже у здоровых людей. У детей, возраст которых составляет до 1 года, определяются, затылочный, заднешейный, паховый и подмышечный лимфатические узлы. При этом затылочные лимфоузлы пальпируются максимум до трёхлетнего возраста, у детей более старшего возраста их невозможно определить. Подчелюстные, напротив, могут быть определены на протяжении всей жизни человека. Обнаружение во время исследования бедренных, парааортальных, надключичных, подколенных лимфатических узлов является признаком патологии. Функциями лимфоузлов являются:
- Обменная — участие в биохимических процессах.
- Гемопоэтическая — образование форменных элементов крови, то есть лимфоцитов.
- Иммуннопоэтическая — образование иммунных клеток.
- Барьерная — препятствие проникновению в человеческий организм чужеродных веществ.
- Стимулирующая — стимуляция размножения клеток некоторых органов внутри организма.
Лимфатические узлы в норме, включая шейные, определяются как единичные округлые
образования, диаметр которых составляет от 3 до 8 мм. Диаметр подчелюстных обычно составляет около 1 см. Размер паховых лимфоузлов может доходить до 1,5 см в диаметре. На ощупь эти новообразования имеют мягкую консистенцию, подвижные, не спаянные друг с другом, окружены тканями. Лимфоузлы чаще всего являются безболезненными.
Увеличение лимфоузлов (аденомопатия) с вышеуказанных размеров будет говорить о каком-либо патологическом процессе, происходящем в организме. Хроническое или острое воспаление этих органов носит название лимфаденит. Увеличение лимфоузлов неясной этиологии, которая протекает бессимптомно, называется лимфаденопатией. Последний термин чаще всего применяется в педиатрии на этапе предварительного диагностирования.
Причины и процесс развития
Воспаление лимфоузлов может быть вызвано специфическими или неспецифическими инфекционными агентами. Среди возбудителей неспецифических инфекций ведущая этиологическая роль принадлежит стрептококкам и стафилококкам, которые проникают в лимфоузлы из первичного очага инфекционного заболевания с оттоком крови или лимфы, или же контактным путем. Изначальным очагом инфекции в таком случае могут считаться следующие заболевания:
- Рожистое воспаление.
- Кариес.
- Остеомиелит.
- Карбункулы.
- Гнойные раны в области шеи и головы.
- Фурункулы.
Чаще всего специфический шейный лимфаденит вызывают микробактерии туберкулеза, а также бледная трепонема, которая является возбудителем сифилиса.
Часто воспалением лимфоузлов осложняются хронические и острые инфекционные болезни носа, горла и уха, например, синуситы, отиты, грипп, тонзиллиты. У детей воспалением лимфоузлов осложняются следующие инфекции: краснуха, эпидемический паротит, дифтерия, скарлатина. Как уже было замечено ранее, возбудитель болезни может попасть в лимфоузел тремя путями:
- Лимфогенным.
- Гематогенным.
- Контактным.
 Попадая в орган, инфекционный агент начинает стремительно в нём размножаться, при этом выделяя продукты обмена и токсины. Такой процесс сопровождается образованием признаков местного воспаления: лимфатический узел увеличивается в своих размерах, пациента начинает беспокоить боль, ткани лимфоузла продуцируют воспалительную жидкость.
Попадая в орган, инфекционный агент начинает стремительно в нём размножаться, при этом выделяя продукты обмена и токсины. Такой процесс сопровождается образованием признаков местного воспаления: лимфатический узел увеличивается в своих размерах, пациента начинает беспокоить боль, ткани лимфоузла продуцируют воспалительную жидкость.
Если на этом этапе заболевания будет отсутствовать лечение, то в толще лимфоузла образуется гнойное содержимое, которое рано или поздно расплавит ткани органа и образует аденофлегмону. При повреждении кровеносных сосудов возбудитель, попадая в кровоток, начинает разноситься по человеческому организму, в результате чего может развиться опасное заболевание — сепсис.
Классификация шейного лимфаденита
В зависимости от этиологического фактора заболевание может быть специфическим или неспецифическим. Неспецифический лимфаденит вызван гноеродной флорой. Специфический лимфаденит возникает на фоне туберкулеза, сифилиса, сибирской язвы и других инфекций. Лимфаденит может быть хроническим или острым по характеру своего течения. В зависимости от особенностей морфологических изменений в лимфатическом узле выделяются следующие формы болезни:
 Гиперпластическая.
Гиперпластическая.- Катаральная.
- Фиброзная.
- Гнойная.
- Некротическая.
- Ихорозная.
- Геморрагическая.
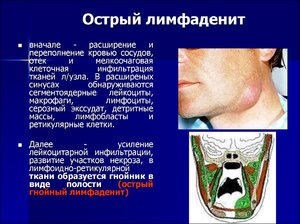
Эхопризнаки воспаления и возможные осложнения
 Воспаление шейных лимфоузлов чаще всего представляет собой односторонний процесс, но в ряде случаев могут поражаться лимфатические узлы одновременно с обеих сторон — двусторонний процесс.
Воспаление шейных лимфоузлов чаще всего представляет собой односторонний процесс, но в ряде случаев могут поражаться лимфатические узлы одновременно с обеих сторон — двусторонний процесс.
При заболевании острого (реактивного) лимфаденита, который вызван неспецифической инфекцией, первыми признаками выступают увеличение лимфоузлов и небольшая болезненность. У взрослого человека признаки общей интоксикации на этой стадии заболевания полностью или практически отсутствуют. У детей может повыситься температура тела до субфебрильных цифр, потеряться аппетит, ухудшится сон и общее самочувствие.
Когда патологический процесс переходит уже в гнойную стадию, узел начинает уплотняться, при прикосновении резко увеличивается болезненность, образуются и постепенно нарастают симптомы интоксикации: слабость, головная боль, ухудшение аппетита и повышение температуры. При движениях боль в области воспаления начинает резко усиливаться, поэтому пациенту приходиться ограничивать себя в движениях. В области пораженного лимфоузла наблюдается отечность и покраснение.
Если на этом этапе заболевания пациенту не оказать медицинскую помощь, то ткани лимфоузла начинают разрушаться и может сформироваться абсцесс, который в будущем прорывает, а его гнойное содержимое выходит в окружающие ткани, тем самым формируя аденофлегмону. Аденофлегмона определяется в качестве плотного инфильтрата, при пальпации которого чувствуются болезненные ощущения. На нём можно прощупать участки размягчения, которые представляют собой непосредственно гнойные массы.
При прощупывании лимфоузла может наблюдаться похрустывание, которые свидетельствуют о гнилостных процессах в поражённых областях. Воспаление лимфоузлов чаще всего протекает с воспалением прилежащих к нему лимфатических сосудов, при пальпации которых ощущается сильная болезненность, прощупываются плотные тяжки с явлениями отечности, появляется покраснение.
Хронический неспецифический лимфаденит характеризуется отсутствием ярко выраженной симптоматики: полностью отсутствуют признаки интоксикации, локально увеличиваются в размерах, плотные и не спаянные между собой и с окружающими тканями, а также практически безболезненные лимфоузлы.
При длительно протекающем процессе лимфоидная ткань узлов начинает замещаться соединительной, в результате чего лимфатический узел сморщивается, а лимфообращения в пораженной области нарушаются: лимфа зависает в сосудах, появляется отечность, формируется слоновость.
Специфический лимфаденит отличается своими клиническими особенностями в зависимости от возбудителя, который его вызвал. Например, при лимфадените туберкулезной этиологии пораженные узелки часто некротизируются, что сопровождается проявлениями ярко выраженной интоксикации: резкая общая слабость, повышение температуры тела, озноб, отсутствие аппетита.
При заболевании сифилисом поражаются лимфоузлы только с одной стороны, как справа, так и слева. Они не спаяны друг с другом и окружающими тканями, незначительно увеличиваются в размерах, располагаются цепочкой. Для сифилиса не характерен гнойный лимфаденит. Если не начать адекватное лечение, то могут развиться следующие осложнения лимфаденита на шее:
- Септикопиемия.
- Лимфатические свищи.
- Сепсис.
Особенности лечения заболевания
Гиперпластическая катаральная форма лимфаденита лечится консервативным методом в условиях амбулатории. Упор при этом делается на лечение основного заболевания, осложнением которого считается лимфаденит. Основные рекомендации при терапии:
 Системная антибиотикотерапия, желательно с учётом чувствительности возбудителя к медикаментозным средствам, или же антибиотики широкого спектра воздействия.
Системная антибиотикотерапия, желательно с учётом чувствительности возбудителя к медикаментозным средствам, или же антибиотики широкого спектра воздействия.- Покой пораженной области.
- Противовоспалительные препараты: Диклофенак, Нимесулид.
- Рассасывающие медикаментозные средства, например, Серта.
- Иммуномодуляторы, представляющие собой препараты на основе эхинацеи: Эхинацея композитум, Иммунал.
- Поливитамины: Витрум, Давид, Мультитабс.
- Компрессы с Димексидом и противовоспалительным препаратом.
- УВЧ.
И если заболевание лимфаденопатии шейной области развилось уже до гнойной стадии, то консервативной терапией здесь не обойтись. В этой ситуации необходимо вскрывать узел, аденофлегмону или абсцесс, обрабатывая поверхность раны раствором антисептика. После этого вставляется дренаж, а лечение в дальнейшем проходит как при гнойной ране. Системно с этим назначаются антибиотики и инфузии растворов, чтобы провести дезоинтоксикацию.
Суть терапии хронического неспецифического шейного лимфаденита основывается на активной терапии хронического заболевания горла, уха или носа, которые вызывают воспаление в лимфоузлах, а также коррекция иммунной системы.
Терапия специфических лимфаденитов должна проводиться по протоколам лечения первичного процесса: сифилиса, туберкулеза и других.
Соблюдение профилактических норм
 Так как лимфаденит считается полиэтиологическим заболеванием, не существует специфической профилактики. В целях предотвращения возникновения болезни надо поддерживать иммунную систему в норме, своевременно лечить острые инфекционные заболевания, например, фарингит, тонзиллит и кариес. Рекомендуется предупреждать инфицирование ран и возникновение микротравм.
Так как лимфаденит считается полиэтиологическим заболеванием, не существует специфической профилактики. В целях предотвращения возникновения болезни надо поддерживать иммунную систему в норме, своевременно лечить острые инфекционные заболевания, например, фарингит, тонзиллит и кариес. Рекомендуется предупреждать инфицирование ран и возникновение микротравм.
Гиперпластический и катаральный острый лимфаденит при обеспечении адекватного лечения и заболевание, которое его спровоцировало, совершается полное выздоровление больного.
Прогноз хронического лимфаденита будет менее благоприятным. В большинстве случаев это заболевание завершается замещением лимфоузла соединительной тканью с общим нарушением его функции.
При гнойных формах заболевания прогноз будет зависеть от того, как далеко уже зашел процесс, и насколько адекватным и своевременным было его лечение. При развитии гнойных осложнений, например, септикопиемии или сепсиса, возможен даже летальный исход.
В заключение стоит отметить, что любое необоснованное увеличение лимфоузлов требует тщательного обследования у специалиста. Даже в тех случаях, когда лимфаденопатия не считается признаком серьезного заболевания, она может доставить определенный дискомфорт пациенту и привести к ухудшению общего самочувствия. Благодаря своевременной диагностике можно будет не только предотвратить развитие патологического процесса, но также помочь больному справиться с собственными страхами в отношении сложившейся ситуации, когда шейные лимфоузлы увеличены.
Originally posted 2018-07-04 13:17:52.