 Эпштейна-Барр — это вирус, который относится к семейству герпесов 4 типа. Он является одной из самых распространённых инфекций. Статистика показывает, что около 100% взрослого населения и около 60% детей заражены им. В организм вирус Эпштейна Барра проникает через верхние дыхательные пути, после чего попадает в лимфоидную ткань. После этого он вызывает поражение лимфоузлов, миндалин, печени и селезёнки.
Эпштейна-Барр — это вирус, который относится к семейству герпесов 4 типа. Он является одной из самых распространённых инфекций. Статистика показывает, что около 100% взрослого населения и около 60% детей заражены им. В организм вирус Эпштейна Барра проникает через верхние дыхательные пути, после чего попадает в лимфоидную ткань. После этого он вызывает поражение лимфоузлов, миндалин, печени и селезёнки.
Способ передачи может быть воздушно-капельным, контактно-бытовым. Иногда вирус передаётся через кровь или от матери к плоду. Источник инфекции — человек, который обычно болеет скрытым типом инфекции или бессимптомными формами.
Симптоматика недуга
Период инкубации после инфицирования может составлять 1−2 месяца. Спустя это время начинается активная атака тканей кожи и лимфоузлов: он начинает проникать в кровеносную систему и по ней распространяется по всему организму. При вирусе Эпштейна Барра симптомы у взрослых развиваются долгое время и успевают пройти несколько фаз. Первое время признаки болезни могут отсутствовать совсем или проявляться слабо и иметь сходство с ОРВИ.
Если иммунная система поражается хроническим видом инфекции, то это может сопровождаться следующими симптомами:
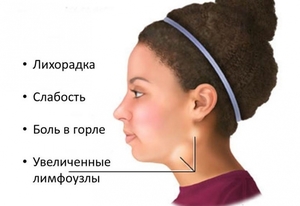 болезненные ощущения в верхней части живота;
болезненные ощущения в верхней части живота;- отмечается присутствие общего недомогания;
- начинаются головные боли;
- присутствует потливость;
- нарушается сон;
- появляется тошнота;
- повышается температура тела. Она может достигать 39 градусов;
- в 15% случаев проявляется бледная пятнисто-папулезная сыпь;
- снижается внимание и ухудшается память;
- отмечается состояние депрессии.
Также для вируса характерными признаками являются увеличение лимфоузлов и их покраснение, миндалины покрываются налётом, появляется кашель, болезненные ощущения в горле. Пациенту становится больно глотать. Боль ощущается и в спокойном состоянии. Может затрудняться носовое дыхание.
Отличается инфекция периодичностью. Отмечаются периоды затихания симптомов, а затем они усиливаются вновь. Большое количество больных таким вирусом ошибочно принимают его симптомы за хронический грипп. Но у Эпштейна-Барра свои спутники. К ним относятся:
- инфекции бактериального и грибкового типа (может появиться молочница или проблемы ЖКТ);
- онкологические процессы в организме.
Когда у больного иммунитет слишком слаб, недуг может затронуть черепные и спинальные нервы и ЦНС.
Вероятные осложнения
Если лечение вируса Эпштейна Барра у взрослых не провести должным образом, могут возникнуть осложнения. Это случается довольно часто. Из возможных осложнений следует выделить:
- развитие энцефалита;
- появление миокардита;
- полирадикулоневрит;
- менингит;
- возникновение сложных форм гепатита;
- гломерулит.
Тяжелая форма заболевания
Если форма заболевания слишком тяжёлая, то она может привести к летальному исходу. Кроме этого, присутствие в организме вируса Эпштейна-Барра может провоцировать другие различные болезни, такие как:
 Инфекционный мононуклеоз. Он диагностируется в трёх случаях из четырёх. Недомогание у пациента в этом случае длится на протяжении примерно месяца, а потом все признаки пропадают без терапии. Рецидивы обычно не возникают, однако существует риск развития осложнений. Могут оказаться поражены черепные нервы и нервная система.
Инфекционный мононуклеоз. Он диагностируется в трёх случаях из четырёх. Недомогание у пациента в этом случае длится на протяжении примерно месяца, а потом все признаки пропадают без терапии. Рецидивы обычно не возникают, однако существует риск развития осложнений. Могут оказаться поражены черепные нервы и нервная система.- Синдром хронической усталости. При нём у пациента может проявляться беспричинный гнев, присутствовать депрессия и всё это сопровождают мышечные боли и боли в суставах.
- Лимфогранулематоз. Характеризуется увеличением лимфоузлов, но без болезненных ощущений.
Если иммунитет слишком слабый, то может пострадать нервная система и другие органы, такие как печень или селезёнка. Очень опасен разрыв селезёнки, который сопровождается возникновением сильных болезненных ощущений в левой стороне живота. При этом необходима срочная помощь специалиста.
Если начинают появляться симптомы заражения вирусам, следует как можно скорее обратиться за помощью к врачу, чтобы подтвердить или опровергнуть диагноз и быстро подобрать эффективное лечение. Это позволит не допустить развития осложнений.
Как проводится диагностика
Чтобы обнаружить вирус первоначально, доктор проводит визуальный осмотр и выслушивает жалобы пациента. Затем уже применяются другие способ диагностики, которые позволяют подтвердить диагноз. К ним относят:
- анализ крови на биохимию;
- общий анализ крови (он позволяет выявить такие патологии, как нейтропения, лейкоцитоз, тромбоцитопения);
- устанавливается титр специфических тел;
- проводится серологическое исследование, чтобы выяснить имеются ли антитела к антигенам вирусной инфекции;
- используется метод молекулярной диагностики, при котором выявляется ДНК возбудитель;
- культуральная методика;
- иммунологическое исследование, которое выявляет, имеются ли нарушения работы со стороны иммунной системы.
Специфика лечения
Следует отметить, что специальных способов лечения заболевания не существует. Если иммунитет достаточно крепок, то заболевание зачастую проходит без применения какой-либо терапии. Необходимо, чтобы пациент больше отдыхал и потреблял большое количество жидкости. Чтобы облегчить некоторые симптомы, разрешается использовать жаропонижающие лекарственные препараты.
Если форма заболевания хроническая, то за помощью в терапии следует обратиться к врачу-инфекционисту. К нему же следует обращаться и при диагностике острой формы болезни, а когда присутствуют опухолевые новообразования лечением занимается онколог. Продолжительность лечения зависит от того, какая стадия недуга диагностирована у пациента. Она может составить от нескольких недель до нескольких месяцев. В период снижения иммунитета, чтобы уменьшить риск развития осложнений, назначаются лекарственные препараты:
- нуклеотиды аномального типа;
- препараты, обладающие противовоспалительным действием;
- лекарства, относящиеся к ряду интерферонов;
- индукторы интерферона;
- энтеросорбенты;
- антигистаминные средства;
- гепатопротекторы;
- пробиотики.
Чтобы определить, насколько эффективна применяемая терапия и узнать состояние больного, примерно раз в неделю проводится общее исследование крови. А раз в месяц сдаётся кровь на биохимию. В некоторых случаях в зависимости от проявления симптомов и их тяжести, может потребоваться госпитализация в инфекционное отделение.
Originally posted 2018-07-04 13:19:34.