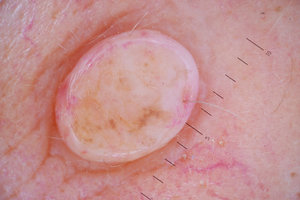
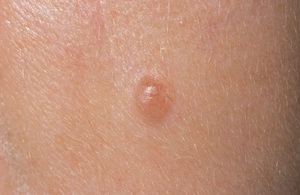
 Внутридермальный невоклеточный невус представляет собой доброкачественную опухоль, образование которой начинает происходить еще во внутриутробном периоде в результате нарушения работы клеток, образующих пигмент меланин. Родинка может появиться сразу же после рождения либо на протяжении жизни, если для ее возникновения существуют благоприятные факторы. Чаще всего внутридермальные невусы не переходят в злокачественные образования кожи — меланому, но за ними нужно наблюдать, чтобы не допустить серьезных осложнений.
Внутридермальный невоклеточный невус представляет собой доброкачественную опухоль, образование которой начинает происходить еще во внутриутробном периоде в результате нарушения работы клеток, образующих пигмент меланин. Родинка может появиться сразу же после рождения либо на протяжении жизни, если для ее возникновения существуют благоприятные факторы. Чаще всего внутридермальные невусы не переходят в злокачественные образования кожи — меланому, но за ними нужно наблюдать, чтобы не допустить серьезных осложнений.
Общие сведения и признаки
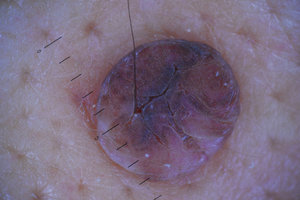
Папилломатозный внутридермальный невус появляется на поверхности кожного покрова и изначально имеет вид эластичных узелков или палипул, которые через время, как правило, изменяют свой размер и форму. Родинки могут быть крупными (диаметром больше 1 см) или маленькими (диаметром до 5 мм), выпуклыми или плоскими. На теле любого человека может быть множество этих образований, которые проявляют себя чаще всего в подростковом возрасте либо у людей старше 45 лет. У определенных пациентов количество родинок исчисляется десятками, у некоторых может доходить до сотни.
Как правило, внутридермальные невусы появляются в подмышечных впадинах, в районе шеи, на гениталиях, под грудными железами у женщин. Реже они образуются на лице, волосистой части головы, животе, спине, ногах и руках. При этом наросты могут располагаться единично или целыми группами. Характерными признаками новообразований этого типа являются:
- четко выраженные границы;
- однородный и не меняющийся со временем оттенок;
- отсутствие воспалительных процессов и иных негативных патологий;
- безболезненная мягкая поверхность.
Меланоцитарный внутридермальный невус переходит в меланому лишь в 15% всех случаев.
Причины новообразований
На данный момент врачи не пришли к общему мнению, которое бы объясняло настоящие причины появления разных видов невусов. Этот процесс еще полностью не изучен, потому нет возможности точно дать ответ на такой вопрос. Есть несколько версий появления наростов этого типа:
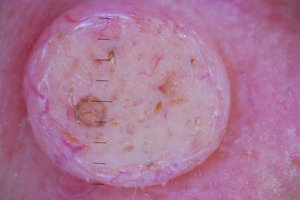 Врожденные родинки могут появляться из-за нарушений во внутриутробном развитии.
Врожденные родинки могут появляться из-за нарушений во внутриутробном развитии.- Чрезмерное скопление красящего пигмента меланина может появляться вследствие регулярного агрессивного действия ультрафиолетовых лучей.
- Немаловажную роль играет генетический фактор, поскольку у большинства людей родинки появляются на тех же участках кожи, как и у их близких родственников.
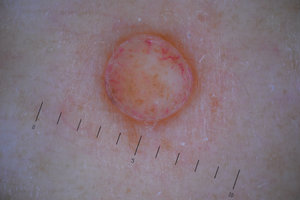 Чаще всего внутридермальные родинки появляются во время полового созревания либо после 45 лет. Это обусловлено тем, что даже врожденные невусы разного типа появляются лишь в результате влияния определенных факторов.
Чаще всего внутридермальные родинки появляются во время полового созревания либо после 45 лет. Это обусловлено тем, что даже врожденные невусы разного типа появляются лишь в результате влияния определенных факторов.
Видимое глазу образование нароста происходит не мгновенно, оно подразделяется на ряд этапов. У новорожденных детей родинки, как правило, незаметны, поскольку находятся неглубоко под кожным покровом, но со временем клетки новообразования видоизменяются и начинают перемещаться в более глубокие слои дермы. На начальной стадии появляются так называемые пограничные родинки, которые находятся между эпителием и дермой. После клетки проникают еще глубже, и образование родимого пятна переходит на завершающую стадию: оно становится видимым, а меланин в этом месте перестает вырабатываться.
Основные разновидности родинок
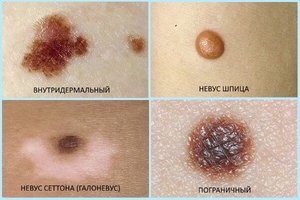
Каждое новообразование имеет определенную форму, строение, место локализации, цвет и размеры, совокупность данных признаков дает возможность выделить несколько видов. На данный момент классифицируют три разновидности невусов:
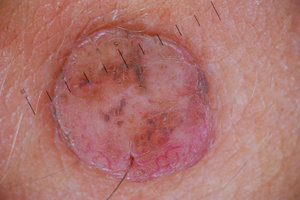 Невоклеточный невус. Эти новообразования, как правило, являются врожденными, они появляются тут же после рождения или на протяжении первых недель жизни ребенка. Они собой представляют родинки овальной формы с неравномерной структурой, которые могут быть плоскими или выпуклыми. Чаще всего невоклеточный невус появляется на шее или лице человека, в определенных случаях новообразование занимает целую анатомическую область. Невоклеточные родинки желательно удалять, тем более если они собой представляют косметический дефект.
Невоклеточный невус. Эти новообразования, как правило, являются врожденными, они появляются тут же после рождения или на протяжении первых недель жизни ребенка. Они собой представляют родинки овальной формы с неравномерной структурой, которые могут быть плоскими или выпуклыми. Чаще всего невоклеточный невус появляется на шее или лице человека, в определенных случаях новообразование занимает целую анатомическую область. Невоклеточные родинки желательно удалять, тем более если они собой представляют косметический дефект.- Пигментный внутридермальный невус. Этот вид новообразований отличается четко очерченными краями, незначительным возвышением над поверхностью кожного покрова и насыщенным оттенком, который чаще всего не меняется на протяжении всей жизни человека. Диаметр пигментных образований может доходить до 6 мм, а их структура может быть как шероховатой, так и гладкой. Как правило, они образуются на шее, в интимной области, под грудными железами у женщин или в подмышечных впадинах. Определенные невусы этого вида в процессе жизни человека могут менять свою форму.
- Бородавчатый или папилломатозный невус. Эта родинка по своему внешнему виду похожа на бородавку на короткой ножке, это новообразование сильно возвышается над поверхностью кожного покрова и имеет шероховатую структуру, которая похожа на цветную капусту. Бородавочный невус может иметь разный оттенок начиная от бежевого до темно-коричневого, а в некоторых случаях даже черного, а диаметр колеблется в пределах 4−12 мм, часто из родимого пятна растет несколько жестких темных волосков. Чаще всего этот вид невуса образуется на волосистой части головы или шее, что является косметическим дефектом. Именно по этой причине либо если родинка все время подвержена повреждениям, врачи советуют ее удалить.
Кроме основной классификации, есть еще разделение на меланоманеопасные и меланомаопасные невусы. В последнем случае существует высокий риск перехода новообразования в меланому, а в первом случае он или незначителен, или полностью отсутствует. К примеру, у пигментного гигантского невуса есть вероятность малигнизации, а у папилломатозного — нет.
Признаки малигнизации
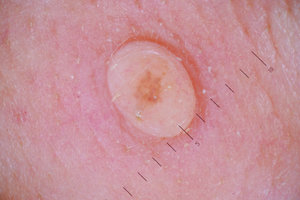 Возможность перехода в меланому имеют далеко не все родимые пятна на теле человека, чаще всего малигнизации не отмечается. Но тем пациентам, у которых на теле большое количество невусов и среди их близких родственников возникали случаи появления рака, необходимо быть внимательными к состоянию наростов на коже.
Возможность перехода в меланому имеют далеко не все родимые пятна на теле человека, чаще всего малигнизации не отмечается. Но тем пациентам, у которых на теле большое количество невусов и среди их близких родственников возникали случаи появления рака, необходимо быть внимательными к состоянию наростов на коже.
На начальный этап процесса малигнизации могут указывать любые изменения, которые происходят с новообразованием. Оно может изменить размер, цвет, края, очертания и форму — может стать размытым, вокруг родинки может образоваться ареол белого цвета, на поверхности могут появиться красные или черные точки. Помимо этого, нарост может чесаться, болеть, кровоточить, кожа вокруг него может воспалиться и уплотниться. Если отмечается хотя бы один из этих признаков, то нужно обратиться за консультацией к онкологу или дерматологу.
Риск появления меланомы повышается, если пациент много и часто загорает в солярии или на пляже, проживает в местности с плохой экологической обстановкой или неподалеку от источника радиационного облучения. На ускорение процесса малигнизации также может влиять любое периодическое повреждение родинки, будь то химическое, физическое или другое. Поэтому не советуют предпринимать каких-то конкретных мер по удалению новообразования без консультации с врачом.
Диагностирование заболевания
Диагностирование невуса начинается со зрительного осмотра новообразования. Врач оценивает расположение, форму, размер и иные особенности родинки, затем устанавливает точный диагноз. Если необходимо, дополнительно могут быть назначены такие виды диагностики — люминесцентная микроскопия, взятие мазка, а также лабораторная диагностика.
Способы лечения
Удалять нарост можно лишь в медицинских специализированных учреждениях, у которых имеется лицензия на проведение этой деятельности. Причем вначале необходимо пройти консультацию и дальнейшее обследование у врача, для того чтобы он определил тип новообразования и выбрал самый эффективный способ удаления:
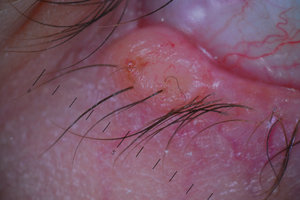
 Наиболее распространенной процедурой считается хирургическое удаление с помощью скальпеля, которое производится под местной анестезией. Нарост удаляется одновременно с находящимся рядом здоровым участком кожного покрова, затем отправляется на гистологическое исследование для определения причины появления. Из недостатков традиционного хирургического вмешательства можно выделить наличие кровотечения в процессе операции, продолжительный период реабилитации и наличие рубца после заживления. При подозрении на малигнизацию избавление от родинки проводится только с помощью скальпеля.
Наиболее распространенной процедурой считается хирургическое удаление с помощью скальпеля, которое производится под местной анестезией. Нарост удаляется одновременно с находящимся рядом здоровым участком кожного покрова, затем отправляется на гистологическое исследование для определения причины появления. Из недостатков традиционного хирургического вмешательства можно выделить наличие кровотечения в процессе операции, продолжительный период реабилитации и наличие рубца после заживления. При подозрении на малигнизацию избавление от родинки проводится только с помощью скальпеля.- Альтернативой данному способу является лазерное удаление, в процессе которого врач слой за слоем убирает нарост с помощью лазерного луча. В этом случае травмированные кровеносные сосуды прижигаются тут же во время проведения процедуры, потому не появляется кровотечений. После лазерной терапии поврежденный участок кожного покрова заживает намного быстрей, нежели после традиционного операционного вмешательства, помимо этого, почти отсутствует вероятность появления рубца.
- Еще одним способом является криодеструкция, или криотерапия, в процессе которой к новообразованию по трубочке поступает жидкий азот, который замораживает нарост, вследствие этого на его месте появляется корочка белого цвета, как после ожога, при этом весь процесс занимает не больше минуты. Затем на протяжении нескольких недель корочка отслаивается и оставляет после себя здоровую и чистую кожу, которая по оттенку не отличается от остальной.
 А также нередко применяют электрокоагуляцию, которая проводится при помощи электрода в форме петли. Врач прикладывает его к новообразованию, затем пропускает электрический высокочастотный ток. Электрическая энергия переходит в тепловую, вследствие этого родинка разрушается без риска появления ожога. Вместе с этим прижигаются кровеносные сосуды, потому отсутствует вероятность кровотечения. После электрокоагуляции необходим непродолжительный период реабилитации, после него на месте бывшего нароста, как правило, не остается рубцов.
А также нередко применяют электрокоагуляцию, которая проводится при помощи электрода в форме петли. Врач прикладывает его к новообразованию, затем пропускает электрический высокочастотный ток. Электрическая энергия переходит в тепловую, вследствие этого родинка разрушается без риска появления ожога. Вместе с этим прижигаются кровеносные сосуды, потому отсутствует вероятность кровотечения. После электрокоагуляции необходим непродолжительный период реабилитации, после него на месте бывшего нароста, как правило, не остается рубцов.- Одним из наиболее эффективных и современных методов удаления новообразований с кожи является радионож или радиоволновая терапия. На родинку действуют специальным устройством, которое испускает высокочастотные радиоволны. Клетки новообразования начинают оказывать им сопротивление, вследствие этого происходит нагрев и дальнейшее разрушение. От невуса остается только корочка, отпадающая на протяжении недели, и на ее месте не остается рубец.
Вероятные осложнения
Кроме существующего риска трансформации новообразования в меланому, родинка может перейти в папилломатозный невус. Вследствие чего на ней образуется много неровностей, щелей и складок, в которых начнут скапливаться болезнетворные организмы, а также омертвевшие клетки кожи, что может привести к инфекционному процессу.
Профилактические меры
Невозможно предотвратить образование внутридермальной родинки. Но людям, относящимся к группе риска трансформации нароста в меланому, нужно соблюдать некоторые профилактические мероприятия:
 не рекомендуется посещать солярий, тем более при наличии крупных или множественных невусов;
не рекомендуется посещать солярий, тем более при наличии крупных или множественных невусов;- необходимо избегать продолжительного нахождения на солнце в период с 12 до 17 часов, так как именно в это время лучи солнца агрессивней всего действуют на кожу;
- область кожного покрова, на котором находятся родинки, нельзя подвергать продолжительному загару.
 И самое важное, во время обнаружения каких-либо изменений уже имеющихся новообразований, а также при появлении новых необходимо максимально быстро обратиться к специалисту.
И самое важное, во время обнаружения каких-либо изменений уже имеющихся новообразований, а также при появлении новых необходимо максимально быстро обратиться к специалисту.
Внутридермальный невус — это довольно распространенный тип родинок, характеризующийся доброкачественным происхождением и частой локализацией на шее и голове. Благодаря наличию в своем составе меланина может иметь разные оттенки. Размеры новообразований также довольно вариабельны, но больше всего к малигнизации склоны крупные и гигантские родинки.
Originally posted 2018-07-04 12:49:11.